U heeft met uw orthopedisch chirurg uw heupklachten besproken. Samen heeft u geconcludeerd dat een prothese van het heupgewricht de beste oplossing voor u is. Met deze patiënten informatie bereiden wij u voorop de komende ingreep volgens het Rapid Recovery programma en de herstelperiode daarna. Wij hopen dat uw verblijf op verpleegafdeling Orthopedie B1 in ons ziekenhuis naar verwachting zal verlopen. Namens alle betrokken medewerkers wensen wij u vast een voorspoedig herstel.
Waarom een heupprothese?
Het heupgewricht is een kogelgewricht dat de verbinding vormt tussen het bekken en het bovenbeen. Het zorgt er voor dat we het been in verschillende posities kunnen brengen. De heupkop op het uiteinde van het bovenbeen scharniert in de heupkom, die deel uitmaakt van het bekken. Beide oppervlakken zijn bedekt met een laag glad kraakbeen.
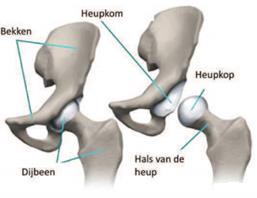
Bij artrose van het heupgewricht treedt er slijtage van dit kraakbeen op. Daardoor vernauwt de gewrichtsruimte steeds meer. Er kan ook extra bot aan de randen van het gewricht groeien. Dit is een reactie van het lichaam om de toenemende druk op het resterende kraakbeen zoveel mogelijk te verdelen. Als gevolg hiervan heeft u last van een toenemend pijnlijke en stijve heup die een beperking geeft in uw dagelijks functioneren. De meeste mensen voelen de pijn in de lies en het bovenbeen, soms tot aan de knie.
Wat is een heupprothese?
Een totale heupprothese is een vervanging van het eigen heupgewricht; zowel de heupkop als de heupkom worden vervangen.
Er zijn op dit moment twee soorten heupprothesen: de gecementeerde en de ongecementeerde prothese. Bij de gecementeerde prothese worden de steel van de prothese en de kunststof heupkom gefixeerd in het bot door gebruik te maken van een speciaal botcement. De ongecementeerde prothese heeft een ruw titanium oppervlak op de plekken waar de prothese vast moet hechten. Hierdoor groeit het bot vast aan de prothese.
De kwaliteit en levensduur van beide prothesen zijn identiek. Wij maken gebruik van prothesen waarvan de resultaten op lange termijn uitstekend zijn. Uw orthopedisch chirurg heeft veel ervaring met dit type prothese.

Wat mag u verwachten van een heupprothese?
90% van de patiënten met een heupprothese heeft na de operatie geen last meer van de herkenbare pijn en ervaart een verbeterde beweeglijkheid van de heup.
Bij de operatie wordt zoveel mogelijk getracht de beenlengte van het te opereren been ongeveer hetzelfde te houden als voor de operatie. Soms wordt het been iets langer om te zorgen voor voldoende stabiliteit rondom het heupgewricht. Vaak ervaart men een beenlengteverschil terwijl dit niet zo is. Dit heeft te maken met de stijfheid van de spieren en pezen rondom het heupgewricht. Dit gevoel verdwijnt meestal in de eerste zes maanden na de operatie.
Indien u een gevoel van beenlengteverschil ervaart, bespreek dit op de polikliniek orthopedie tijdens uw controle afspraak 6 tot 8 weken na de operatie. Wij raden u aan om vóór deze afspraak niet zelf aan de slag te gaan met inlegzooltjes etc.
Complicaties
Hoewel de kans op complicaties beperkt is, heeft elke operatie risico’s. Tot de beschreven complicaties behoren :
- langdurige wondlekkage;
- infectie van de prothese;
- beschadiging van een bloedvat;
- beschadiging van een zenuw. Dit kan aanleiding geven tot een meestal tijdelijke zenuwuitval met gestoorde spierfunctie en gevoelsstoornis;
- veneuze trombose (bloedstolsel in de kuitader);
- longembolie (bloedstolsel in de longader);
- bloeding in de heup;
- barst of breuk in het bovenbeen;
- onvoldoende fixatie van de prothese.
Luxatie (uit de kom) van de heup komt vrij zelden voor. Vooral in de eerste maanden na de operatie is de kans op een heupluxatie het grootst. Aanleiding voor een luxatie kan een extreme beweging zijn waarbij de heupkop over de rand van de kom hevelt.
Om het risico op deze complicaties tot een minimum te beperken, worden een aantal voorzorgsmaatregelen genomen. Zo krijgt u, tijdens uw opname, voor en na de ingreep preventief antibiotica, ook als er geen infectie aanwezig is. Daarnaast krijgt u na de ingreep voor vijf weken een antistollingsmiddel. Dit is om het risico op trombose in het been en een longembolie zo klein mogelijk te maken.
Bepaalde patiënten lopen meer risico op complicaties:
- patiënten die roken;
- patiënten met overgewicht;
- patiënten met een chronische gebitsontsteking;
- patiënten die vaak wondjes hebben;
- suikerpatiënten (diabetes mellitus);
- patiënten die bepaalde medicijnen nemen (immunosuppressiva);
- patiënten met een verminderde afweer.
U kunt de eerste 4 factoren zelf het meeste beïnvloeden.
Op lange termijn slijt de prothese of kunnen prothese-onderdelen loslaten. De prothese kan dan eventueel vervangen worden. Dit heet een revisie-ingreep.
Het Rapid Recovery programma
U krijgt een heupprothese volgens het Rapid Recovery programma. Dit is erop gericht om zo snel mogelijk na de operatie te werken aan uw herstel. Hierdoor ondervindt u minder achteruitgang in conditie en is er minder kans op bovengenoemde complicaties. Rapid Recovery is bewezen werkzaam en veilig te zijn. Het programma streeft naar betere zorg waarbij u als patiënt actief betrokken wordt. Alle patiënten die een heupprothese krijgen, zijn geschikt om deel te nemen aan het programma.
Wat gebeurt er voor de operatie
U krijgt enkele weken voor uw ingreep een afspraak voor het preoperatief spreekuur (POS). Op deze dag worden alle voorbereidingen voor uw operatie getroffen. Wij verzamelen de benodigde gegevens over u en u ontvangt alle informatie van de verschillende zorgverleners. De POS afspraak zal al snel rond de 2 uur in beslag nemen, afhankelijk van eventueel verder onderzoek. Het spreekuur bestaat uit de volgende onderdelen:
Bezoek aan de fysiotherapeut
De fysiotherapeut bespreekt met u welke oefeningen u zou kunnen doen in de periode voor en na de operatie. Uw elleboogkrukken worden op de juiste hoogte ingesteld en u leert hoe u met de krukken moet lopen.
Bezoek aan het Apotheek Service Punt (ASP)
De apothekersassistent inventariseert samen met u de door u gebruikte medicatie.
Bezoek aan de anesthesiemedewerker of de anesthesist
U krijgt uitleg en advies over de anesthesietechniek. Deze bestaat meestal uit een ruggenprik. De anesthesiemedewerker/anesthesist kijkt daarnaast naar uw totale gezondheid en medicatie.
Bezoek aan de Rapid Recovery verpleegkundige
Samen met u bekijken we wat er voor en na de operatie te verwachten valt. Daarnaast wordt met u besproken of u hulp(middelen) nodig heeft voor in de thuissituatie. In sommige situaties kan het nodig zijn dat de Rapid Recovery verpleegkundige een kortdurende revalidatie elders voor u regelt.
Bezoek aan de opname verpleegkundige
Bij de opname verpleegkundige ontvangt u uw voorlopige operatiedatum. Vijf tot zeven dagen voor uw operatie belt de opname verpleegkundige u op om de datum te bevestigen. U ontvangt dan ook het tijdstip hoe laat u in het ziekenhuis wordt verwacht.
Bloed prikken & ECG
Voorafgaand aan de operatie is het noodzakelijk om bloedonderzoek te laten verrichten en indien nodig een ECG (hartfilmpje) te laten maken, afhankelijk van leeftijd en gezondheid.
Reanimatiebeleid
We gaan er van uit dat iedereen die een geplande heupprothese operatie ondergaat bij een eventuele hartstilstand gereanimeerd wil worden. Indien dit niet zo is, kunt u dit kenbaar maken aan uw behandelend orthopeed, op het preoperatief spreekuur of op de afdeling.
Wat kunt u doen voor deze POS afspraak
Zoals eerder genoemd komt u tijdens de POS afspraak bij verschillende zorgverleners. Wij raden u aan om voor deze afspraak alvast na te denken of u nog vragen heeft en deze op te schrijven. Wat neemt u mee:
- uw afsprakenkaart
- de informatiemap Rapid Recovery Heup
- de ingevulde verpleegkundige anamnese (let op: dit is een andere lijst dat de digitale patiëntenvragenlijst!)
- naam en telefoonnummer van uw eerste contactpersoon
- indien gewenst een lijst met vragen die u wilt stellen
Om de doorstroom te bevorderen tijdens het spreekuur is het belangrijk dat u in de week voorafgaand aan de POS afspraak de digitale patiëntenvragenlijst via het Patiëntenportaal invult.
Wat kunt u doen voor de operatie
Het is belangrijk dat u uitgerust en in een zo goed mogelijke conditie bent voor de ingreep. Zolang u nog niet geopereerd bent, kunnen de onderstaande maatregelen u helpen:
Blijven bewegen is goed; laag belast bewegen (zoals fietsen en zwemmen) wordt beter verdragen dan zwaar belast bewegen (lopen). Het is belangrijk om de spieren rond de heup in goede conditie te houden. Fysiotherapie kan hierbij een ondersteuning zijn. Daarnaast kan het u helpen een kruk of stok te gebruiken bij het lopen, zodat uw heup minder wordt belast. Na de operatie heeft u deze ook nodig. Elleboogkrukken kunt u aanschaffen bij de afdeling Fysiotherapie (koop) in het ziekenhuis in Terneuzen of u kunt deze kopen/huren bij een zorgwinkel bij u in de buurt.
Als u pijn heeft dan is paracetamol een prima pijnstiller bij artrose. Mocht dit toch onvoldoende zijn, raadpleeg dan uw huisarts of overleg dit tijdens het bezoek aan de polikliniek met de orthopeed.
Zorg ervoor dat u een evenwichtig dieet volgt en drink voldoende. Roken en (overmatig) alcoholgebruik verhogen de kans op complicaties na de operatie. Probeer dit zo veel mogelijk te vermijden.
U kunt alvast nadenken of u na de operatie hulp nodig heeft in huis. Denk hierbij aan een mantelzorger die u helpt met boodschappen, koken en uw huishouden. Indien u huishoudelijke hulp van de thuiszorg nodig heeft, dient u deze zelf aan te vragen bij uw gemeente, minimaal 4 weken voorafgaand aan de operatie.
Wij adviseren u om binnen 6 weken voor de operatie geen tandartsbehandeling te ondergaan, vanwege verhoogd infectierisico voor de heupprothese. Een gewone controleafspraak kan uiteraard wel. Nadat u de heupprothese heeft gekregen, is het verstandig dit voortaan aan te geven aan uw tandarts.
Als u uw voeten door de pedicure laat verzorgen kunt u dit het beste tot 2 weken voor de operatie laten doen, daarna niet meer. Indien u geen pedicure heeft, knip dan zelf de nagels tot twee weken voor de operatie.
Wij vragen u ook om minimaal een week voor de operatie niet meer zelf rondom het operatiegebied te ontharen/scheren.
De griepprik
Wij adviseren u om in de 2 weken voor de operatie en de 2 weken na de operatie géén griepprik te laten zetten.
Ziek geweest
Bent u ziek (geweest) of heeft u een wond(je)? Meld dit tijdig aan de Rapid Recovery verpleegkundige zodat overlegd kan worden met de orthopedisch chirurg of de operatie door kan gaan. De bedoeling is om de risico’s op infectie zo klein mogelijk te houden.
Medicatie ophalen
Wij benadrukken dat het van belang is om de voorgeschreven medicatie vooraf aan de operatie op te halen bij uw eigen apotheek. Op die manier heeft u deze al thuis wanneer u naar huis gaat. Het recept is in de informatiemap te vinden.
U start pas met deze medicatie na ontslag.
Wat neemt u mee bij opname?
U vindt op onze website een lijst met handige en/of noodzakelijke spullen om mee te nemen naar het ziekenhuis.
De bouwstenen van Rapid Recovery
Goede pijnstilling
Iedere operatie brengt ongemakken met zich mee, pijn is daar één van. Na de operatie krijgt u op gezette tijden pijnstillers. Door het regelmatig innemen van pijnstillers, ook al heeft u op dat moment geen pijn, blijft u de pijn voor. Een pijnstiller die u inneemt als de pijn niet meer acceptabel is, werkt per definitie minder goed. Enige mate van ongemak na de operatie zal blijven. De pijn moet acceptabel zijn. Het aanbrengen van een coldpack zou de pijn wat kunnen verzachten. Zorg dat er altijd een dunne laag stof tussen de huid en de coldpack zit. Mocht u na de operatie teveel pijn hebben laat het dan weten aan de verpleegkundige of de orthopedisch chirurg. Op de verpleegafdeling en op de polikliniek vragen wij u geregeld naar uw pijnscore. In de informatiemap vindt u de uitleg hierover.
Revalidatie
Het programma is gericht op een veilige en snelle revalidatie van uw heup. Die start binnen enkele uren na de operatie als u weer op de afdeling bent. Samen met de fysiotherapeut of verpleegkundige zal u proberen enkele passen te lopen. Hoe sneller uw nieuwe heup in beweging komt, hoe beter het herstel zal verlopen en hoe eerder u weer in betere conditie bent.
Zelfstandig functioneren
U wordt vanaf de eerste dag gestimuleerd zoveel mogelijk zelfstandig te functioneren. De verpleegkundige en/of fysiotherapeut begeleiden u bij uw herstelproces. Echter bent u degene die aan uw eigen herstel werkt. Op deze manier kunt u uw dagelijkse activiteiten snel weer oppakken. Er zijn in principe geen beperkingen. Wel moet u zich veilig voelen en belangrijk is dat u goed let op de reactie van uw heup. Bewegen en oefeningen doen is goed, maar altijd op geleide van zwelling en pijn, zonder te forceren.
Wij adviseren u enige tijd met krukken te lopen met name om het operatiegebied enigszins te ontlasten na de ingreep. Ook hierbij geldt dat u de regie in eigen hand heeft. Krukken zijn niet verplicht maar dienen als hulpmiddel. Indien u hier geen baat bij heeft, kunt u ze rustig laten staan. Reactie rondom de heup op basis van belasting kan een reden zijn om de krukken juist te gebruiken.
Actief zijn
U ondergaat een gewrichtsvervangende operatie. Uiteraard is rust hierbij belangrijk, maar om uw herstel te bevorderen raden wij u aan overdag zoveel mogelijk uit bed en actief te zijn. Neem daarom gemakkelijk zittende kleding mee naar het ziekenhuis. Bijvoorbeeld een wijde (jogging)broek. Let erop dat de broek vies mag worden in verband met eventuele lekkage van de operatiewond.
Dag van de operatie
U komt de dag van de operatie naar het ziekenhuis. U wordt door de verpleegkundige van verpleegafdeling B1 ontvangen. Een verpleegkundige begeleidt u naar uw kamer en zal u voorbereiden op de operatie.
Voor de operatie
U bent op deze dag nuchter, wat wil zeggen dat u vanaf twaalf uur ’s nachts niets meer heeft gegeten of gedronken. Uw medicatie met water innemen mag wel. Indien u later op de dag geopereerd wordt, mag u eventueel volgens afspraak nog een licht ontbijt (beschuit met jam). Wij vragen u om de dag van de operatie thuis nog te douchen. U mag geen make-up of nagellak op hebben en niet de benen met lotion insmeren. Sierraden en horloge moeten afgedaan worden. Uw bril, gehoorapparaat of gebitsprothese mag u wél inhouden.
U wordt kort voor de operatie gevraagd zich om te kleden. U krijgt medicatie die voorgeschreven is door de anesthesioloog. Wij vragen u naar het toilet te gaan omdat het van belang is dat uw blaas leeg is.
Het tijdstip waarop u aan de beurt bent kan de orthopedisch chirurg noch de verpleegkundige exact zeggen. Soms duren voorgaande operaties korter en soms langer dan verwacht. Als u aan de beurt bent, wordt u in bed naar de operatieafdeling gebracht.
De operatie
U mag tijdens de operatie muziek luisteren via eigen telefoon of Mp3 speler. Zorg ook zelf voor oordopjes/oortelefoon. Sommige patiënten ervaren de geluiden tijdens/van de operatie als onprettig.
Indien u interesse heeft in medische informatie over de ingreep, verwijzen wij u naar onze website. U kunt hier ook een filmpje bekijken waar de operatie in wordt uitgelegd.
Na de operatie
Wanneer u na de operatie terugkomt op de verpleegafdeling kunt u, indien gewenst, contact opnemen met uw contactpersoon. Eventueel kan dit ook door de verpleegkundige worden gedaan.
Op de afdeling houden wij u goed in de gaten. Dit doen we o.a. door uw bloeddruk te controleren en u te blijven vragen naar pijn- en misselijkheidsklachten. Door de ruggenprik kan het voorkomen dat u minder controle heeft over uw blaas. Soms is het noodzakelijk om éénmalig een katheter in te brengen om de urine af te laten lopen. U kunt deze of andere klachten altijd aan ons melden.
U mag na de ingreep weer eten en drinken. Op de afdeling wordt u dit aangeboden.
Zoals eerder benoemd is na de operatie alles gericht op een voorspoedig herstel. Er komt binnen enkele uren na de operatie een fysiotherapeut (of verpleegkundige) u helpen met het uit bed komen. Natuurlijk gebeurt dit pas als de ruggenprik is uitgewerkt. Als u niet misselijk en/of duizelig bent, gaat u onder begeleiding lopen. Het is belangrijk dat u stevige, ruime schoenen bij u heeft. Bijvoorbeeld schoenen met veters of klittenband. Uw voet kan namelijk gezwollen zijn van de operatie.
Ontslag
Ontslag uit het ziekenhuis volgt wanneer de ontslagcriteria behaald zijn en daarnaast het ontslag veilig en verantwoord is:
- zelfstandig in en uit bed kunnen komen;
- zelfstandig naar het toilet kunnen;
- zelfstandig een stuk over de gang/trap lopen;
- uzelf grotendeels wassen en aan/uit kunnen kleden;
- pijn moet aanvaardbaar zijn;
- wond lekt niet teveel na.
Dagelijks evalueren we dit meerdere malen. Zo kan het zijn dat u ’s morgens de ontslagcriteria nog niet heeft behaald, maar in de middag of avond wel. Vrijwel iedereen gaat na de operatie met ontslag naar huis, ook wanneer u alleenwonend bent. Zorg ervoor dat vanaf de eerste dag na de operatie iemand beschikbaar is om u naar huis te brengen. Bij ontslag kan indien nodig thuiszorg geregeld worden.
De bruine wondpleister mag u laten zitten tot de eerste controle ongeveer twee weken na de operatie. Indien de pleister niet meer functioneel is (verzadigd), mag u deze vervangen door een witte pleister die u mee krijgt bij ontslag. Indien er na 5 dagen nog wondlekkage optreedt, neemt u dan contact op met de Rapid Recovery verpleegkundige.
U krijgt een afspraak voor een wondcontrole en het verwijderen van de hechtingen (nietjes) ongeveer 14 dagen na de operatie. Dit gebeurt door de Rapid Recovery verpleegkundige. Indien nodig kan de orthopedisch chirurg zelf de wond bekijken.
U komt naar het poli spreekuur voor controle op de volgende momenten:
- ongeveer 6 tot 8 weken na de operatie;
- ongeveer 1 jaar na operatie;
- ongeveer 3 jaar na operatie.
Wat als u weer thuis bent
Tijdens het verblijf op de afdeling heeft u voldoende zelfstandigheid opgebouwd om thuis verder te herstellen. Sommige zaken zullen in het begin nog wat lastig zijn. Het hervatten van de dagelijkse activiteiten is een goede oefening.
De meeste mensen hebben na het krijgen van een heupprothese geen fysiotherapie nodig, toch krijgt u van ons een verwijzing. Het kan namelijk prettig zijn als er iemand u verder kan begeleiden in de thuissituatie.
Voor afbeeldingen van oefeningen die u kunt doen, verwijzen wij u naar onze website. Tevens krijgt u deze van de fysiotherapeut tijdens de opname.
Douchen is toegestaan met de bruine pleister. Probeer echter op te passen met zeepresten rondom de pleister. In principe is de pleister waterafstotend, maar probeer een directe waterstraal op de pleister te voorkomen.
De heup kan nog warm en stijf aanvoelen, gezwollen zijn en roodheid vertonen. Ook het been aan de geopereerde zijde kan gezwollen zijn. Deze symptomen verminderen langzaam in de loop van de tijd. Tevens kan er een bloeduitstorting ontstaan rond de wond. Dit zijn normale processen. Wat voor u verlichting kan bieden is een coldpack op de heup leggen. Wanneer u de heup veel belast kan het heupgebied weer meer reactie geven. Dit is normaal, de weefsels rondom het gewricht kunnen tot 1 jaar nodig hebben om weer volledig te herstellen.
We benadrukken nogmaals om de voorgeschreven pijnmedicatie op gezette tijden in te nemen, ook al heeft u geen pijn. Hiermee blijft u de pijn voor. Indien de voorgeschreven pijnstilling onvoldoende helpt, belt u dan naar de Rapid Recovery verpleegkundige voor advies.
De eerste weken na de operatie is het vinden van een prettige slaaphouding niet altijd vanzelfsprekend. Een kussentje tussen of onder de benen kan u helpen om het been wat ontspannener te laten liggen. In principe mag u alle slaaphoudingen aannemen. Ook kan het zijn dat u regelmatig naar het toilet moet, omdat het vocht in de heup door het lichaam wordt afgevoerd. Het is raadzaam om uw voeteneinde van het bed omhoog te zetten. Dit kan eventueel ook met een kussen onder het matras.
Bezoektijden Rapid Recovery
Tussen 10:00 en 20:00 uur voor partner/mantelzorger. Voor overig bezoek hanteren wij de bezoektijden van de verpleegafdeling. Op de kamer van 14:30 tot 16:00 uur en van 18:30 tot 20:00 uur.
Vragen
Mocht u naar aanleiding van deze folder nog vragen hebben of als u vragen heeft na de operatie kunt u bellen of mailen naar Tineke Kemper, Rapid Recovery verpleegkundige:
Tel. 0115 – 688295
Indien er niet direct wordt opgenomen, dan belt de Rapid Recovery verpleegkundige u zo spoedig mogelijk terug.
Bij afwezigheid wordt u doorverbonden naar de verpleegafdeling Orthopedie C1. Het telefoonnummer is 24 uur per dag bereikbaar.
Uitgebreide informatie kunt u ook vinden op: www.orthopediezorgsaam.nl
Juni 2025

